CONIZAȚIE
– ghid complet –
Conizație cu bisturiul rece,
Conizație cu bisturiul electric,
Conizația cu ansa diatermica (ERAD/LEEP),
Conizația laser,
reprezintă diferite tehnici chirurgicale prin care se excizează o porțiune a colului uterin sub formă de con.
Ce este colul uterin?
Colul uterin (cervixul) reprezintă partea distală a uterului, de formă aproximativ cilindrică, care proemină parțial la nivelul vaginului.
Din punct de vedere anatomic dar și practic distingem două porțiuni importante ale cervixului: exocolul și endocolul:
- Exocolul reprezintă partea externă, situată intravaginal, ușor accesibilă examenului clinic; este acoperit de un epiteliu scuamos (adică o “pătură” celulară care este formată din mai multe straturi și are culoare roz palidă);
- Endocolul (canalul endocervical) reprezintă partea internă a colului și nu este accesibilă examenului clinic; acest “tunel” care comunică în sus cu cavitatea uterină și în jos cu vaginul este acoperit de un singur strat de celule – epiteliul cilindric (glandular) și are culoare roșiatică;
Granița dintre cele două tipuri diferite de epiteliu (scuamos și cilindric) se numește joncțiune scuamo-cilindrică (JSC).
Adiacent JSC, în afara ei, se găsește zona de tranformare – o arie restrânsă încareepiteliul cilindric se transformă în epiteliu scuamos, aflat în diferite stadii de maturizare.
Procesul poartă numele de metaplazie scuamoasă.
De ce este importantă zona de transformare?
Zona de transformare împreună cu joncțiunea scuamocilindrică reprezintă un reper foarte important în practica medicală.
- reprezintă ținta principală a infecției cu virusurile HPV;
- la acest nivel se dezvoltă leziunile precanceroase ale colului uterin;
- este zona principală de recoltare pentru testul Papanicolaou;
- este un element foarte important în evaluarea colposcopică;
- este un reper important pentru diferitele metodele de biopsie a colului uterin, inclusiv pentru conizație.
De cele mai multe ori zona de transformare este complet vizibilă la nivelul exocolului – este varianta “de preferat” în practica medicală. Alteori zona de transformare este parțial vizibilă sau poate fi complet “ascunsă” în endocol – situație frecvent întâlnită mai ales la pacientele aflate în menopauză.
Ce sunt leziunile precanceroase ale colului uterin?
Cancerul de col uterin nu apare “peste noapte”; în realitate, de cele mai multe ori, este vorba despre un proces lent, de ordinul anilor, fiind precedat de o serie de leziuni precanceroase.
Displazia cervicală sau neoplazia intraepitelială cervicală reprezintă leziuni precanceroase ale colului uterin adică modificări ale epiteliului care acoperă colul, generate de infecția persistentă cu HPV, care, nedepistate și netratate la timp, pot conduce către cancer. Aceste leziuni apar la nivelul zonei de transformare și se dezvoltă din epiteliul scuamos motiv pentru care sunt cunoscute în limbaj medical sub termenul de leziuni intraepiteliale scuamoase (SIL). Sunt împărțite în două mari categorii:
- L-SIL (leziuni scuamoase intraepiteliale de grad scăzut) – cunoscute și sub termenul de displazie ușoară/CIN1, sunt considerate leziuni minore, cu potențial mai mic de evoluție spre cancer;
- H-SIL (leziuni scuamoase intraepiteliale de grad înalt) – cunoscute sub termenul de displazie moderată (CIN2) sau severă (CIN3) sunt considerate leziuni majore, cu potențial mare de evoluție spre cancer;
O altă leziune cervicală precanceroasă semnificativă dar mai rară în practică medicală este adenocarcinomul in situ – leziune majoră dezvoltată din celulele glandulare endocervicale cu risc crescut de evoluție spre cancer.
Cum diagnosticăm leziunile precanceroase ale colului?
- cel mai frecvent sunt asimptomatice – de aici importanța screeningului / prezentarea periodică la medicul ginecolog;
- mai rar pacientele pot acuza sângerări vaginale anormale, în special la contact sexual , dispareunie;
- examenul clinic ginecologic deseori este negativ (nu constată nicio modificare cu ochiul liber pe col) sau este nespecific (sesizează o zona roșiatică mai mult sau mai puțin evidență la nivelul colului – așa numită “rană pe col” în termeni populari;
- În aceste cazuri sunt foarte importante explorările paraclinice: examenul citologic Babeș-Papanicolaou, testarea HPV, colposcopia și în anumite cazuri, analiză de certitudine – biopsia.
Ce înseamnă HPV ?
HPV (Human Papilloma Virus) reprezintă o familie de virusuri (peste 100 de tipuri) care pot infecta celulele din structura tegumentului și a mucoaselor; dintre acestea aproximativ 30-40 de tulpini pot să infecteze tractul genital inferior feminin.
Principala cale de transmitere este cea sexuală, fiind cea mai comună infecție transmisă sexual; de-a lungul vieții, peste 80% dintre femei se infectează cu acest virus.
În practica medicală infecția cu virusurile HPV este foarte importantă pentru că reprezintă principalul factor etiologic pentru leziunile precanceroase ale colului uterin. Depistarea acestor infecții se realizează prin testare/genotipare HPV – recoltarea fiind foarte asemănătoare cu examenul Babeș-Papanicoalou.
Examenul citologic Papanicolaou
- din păcate marea majoritate a pacientelor care prezintă leziuni precanceroase ale colului uterin și, uneori, chiar și cancer de col uterin la debut, sunt complet asimptomatice;
- în aceste condiții sunt necesare investigații care aplicate la paciente aparent sănătoase pot diagnostic la timp aceste afecțiuni;
- în acest sens, examenul citologic Babeș-Papanicolaou este o analiză care își propune depistarea la timp a leziunilor precanceroase ale colului uterin, astfel încât, tratate, să putem preveni evoluția lor spre cancer invaziv;
- este un test simplu, nedureros, care se recoltează în general în cabinetul medicului ginecolog și presupune prelevarea celulelor exfoliate de la nivelul colului uterin care vor fi ulterior examinate la microscop;
- dacă sunt identificate celule anormale pacienta va fi ulterior investigată suplimentar (colposcopie, testare HPV, uneori biopsie).
Colposcopia – investigație esențială înaintea oricărei conizații
- colposcopia / videocolposcopia este o investigație nedureroasă, fără riscuri, prin care medicul ginecolog examinează colul uterin cu ajutorul unui microscop special care permite mărirea imaginii de câteva zeci de ori și care poartă numele de colposcop;
- principalul obiectiv al colposcopiei este reprezentat de identificarea leziunilor precanceroase ale colului uterin; în plus permite ghidarea biopsiei cervicale, alegerea celei mai potrivite metode de biopsie sau monitorizarea colului uterin după diferite intervenții;
- în cazul conizației, colposcopia este utilă în indicarea situațiilor în care conizația este necesară și de asemenea în alegerea celei mai potrivite tehnici chirurgicale; în plus permite monitorizarea pacientelor după intervenție;
- cele mai frecvente situații în practică medicală în care se indică efectuarea colposcopiei sunt reprezentate de examenul Papanicolaou anormal sau de testarea HPV pozitivă.
Ce este conizația?
- este o operație realizată pe cale vaginală prin care se excizeaza o parte din colul uterin rezultând o piesă chirurgicală sub formă de con; de aici și numele de conizatie;
- această intervenție chirurgicală urmărește atât diagnosticul cât și tratamentul leziunilor precanceroase ale colului uterin;
- în funcție de tehnica chirurgicală putem discuta despre conizația cu bisturiul rece, conizația realizată cu bisturiul electric (electroconizatia), conizația laser sau excizia cu ansa diatermică (cunoscută ca electrorezecție cu ansa diatermică – ERAD sau LEEP).

- în general excizia cu ansa diatermică (ERAD) este o procedură limitată și este utilizată în special pentru leziunile situate la nivelul exocolului vizibile în totalitate la examinarea colposcopică;
- atunci când discutăm despre veritabila conizație ne referim în general la conizația cu bisturiul rece, procedura mai amplă decât ERAD care se adresează în special acelor leziuni dezvoltate către interiorul canalului cervical;
- amploarea conizației trebuie adaptată fiecărui caz în parte ținând cont de aspectul colposcopic preoperator (cât de întinsă este leziunea, extensia endocervicală a leziunii) dar și de rezultatul testului Papanicolaou; astfel rezecția chirurgicală poate interesa volume de țesut cervical foarte variate mergând de la o biopsie largă și până la o reală amputație de col uterin.
Care sunt indicațiile conizației?
Conizația poate fi efectuată în scop diagnostic sau terapeutic; în realitate, în practica medicală, de cele mai multe ori cele două obiective majore ale conizatiei se contopesc.
Astfel, în marea majoritate a cazurilor, conizația realizează concomitent printr-un singur gest chirurgical atât diagnosticul de certitudine al leziunilor colului uterin cât și tratarea ( îndepărtarea) lor.
Principalele indicații ale conizatiei sunt:
- acele situații din practică medicală în care se impune biopsia colului uterin dar colposcopia este nesatisfăcătoare (nu vizualizează în totalitate zona de transformare/leziunea cervicală);
- discordanța citocolposcopică sau discordanța între citologia Babeș-Papanicolaou, colposcopie și rezultatul biopsiei țintite;
- atunci când biopsia inițială suspectează un carcinom microinvaziv sau adenocarcinom cervical in situ;
- situațiile cu chiuretaj biopsic endocervical pozitiv;
- poate reprezenta singurul tratament pentru cazurile cu cancer de col uterin stadiul IA1 sau ADK în situ de endocol la pacientele care își doresc o sarcină, cu condiția marginilor de rezecție negative;
- este tratamentul standard pentru leziunile precanceroase majore ale colului uterin (HSIL);
- poate fi tratamentul de ales și în cazul leziunilor de grad scăzut în anumite cazuri particulare.
Conizație sau ERAD?
Atât conizația cât și eletrorezecția cu ansa diatermică (ERAD) sunt două proceduri excizionale ale colului uterin foarte frecvente în practica ginecologică dar de amploare diferită.
Astfel, în raport cu electrorezectia cu ansa diatermică (ERAD), conizația este o intervenție chirurgicală:
- mai amplă, care durează mai mult și necesită spitalizare;
- mai extinsă, mai profundă și îndepărtează mai multă stromă cervicală;
- excizia de țesut cervical este centrată atât pe exocol cât, mai ales, pe endocol; spre deosebire de ERAD, la conizație se excizează o parte semnificativă din canalul endocervical, profunzimea conului fiind corelată cu topografia leziunii; astfel conizația poate fi mai profundă dacă leziunea este “ascunsă” în interiorul canalului cervical;
- rezultă un singur fragment biopsic, sub formă de con în care este “sigilată” leziunea; în cazul ERAD, mai ales dacă leziunea este extinsă, pot fi necesare excizii multiple, rezultând mai multe fragmente biopsice;
- analiza marginilor de rezecție de către medicul anatomopatolog este mai facilă.

ERAD este rezervată cazurilor în care leziunea este situată la nivelul exocolului și este vizibilă în totalitate colposcopic; în toate celelalte cazuri în care colposcopia este nesatisfăcătoare sau există discordanță citocolposcopică sau în raport cu biopsia fragmentară a colului uterin, precum și în cazurile în care bănuim leziuni majore sau carcinom microinvaziv al colului uterin, este necesară efectuarea conizației.
Cand se efectuează conizația?
- conizația este o procedură care se programează imediat după menstră;
- anterior, pacienta este complet evaluată de către medicul ginecolog însemnând consult ginecologic, prelevare analize locale (test Papanicolaou, testare HPV, ex bacteriologic), colposcopie și ecografie transvaginală;
- sunt necesare de asemenea analizele uzuale preoperatorii (hemogramă, coagulogramă, probele renale sau hepatice);
- în cazul în care se administrează aspirină sau derivate, respectiv medicamente anticoagulante, tratamentul trebuie schimbat sau întrerupt pentru că există risc de hemoragie intra- sau postoperatorie;
- de asemenea, dacă există infecții vaginale, trebuiesc tratate anterior.
Ce presupune conizația?
- este o intervenție care necesită spitalizare;
- astfel pacienta se prezintă în general cu puțin timp înaintea intervenției, fără să consume alimente sau lichide (cu cel puțin 6 ore înainte);
- procedura se efectuează în sala de operație, sub anestezie generală;
- pacienta este poziționată exact ca la consultul ginecologic;
- intervenția chirurgicală se realizează pe cale vaginală și nu presupune niciun fel de incizii vizibile.

- tehnic, după ce s-a individualizat leziunea la nivelul exocolului la fel ca la colposcopie, se excizeaza un fragment de col uterin sub formă de con care este centrat de canalul endocervical;
- conul va fi mai superficial sau mai profund în funcție de localizarea leziunii;
- fragmentul biopsic rezultat având formă aproximativă de con va fi marcat cu fir la ora 12 pentru orientarea piesei chirurgicale după care se trimite la examen anatomopatologic.

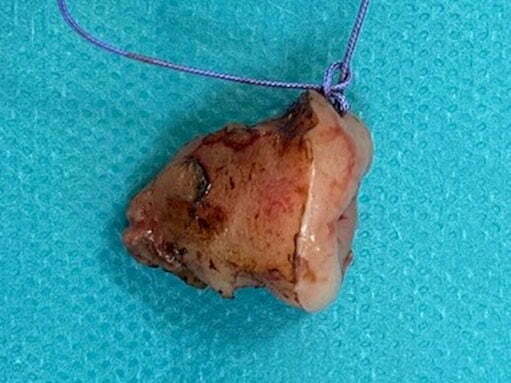
Piese chirurgicale de conizație marcate cu fir la ora 12 – colecția Dr Jumuga
- durata intervenției poate să varieze de la 20 până la 40 minute;
- pacientele își revin rapid după intervenție, de regulă fără acuze semnificative (pot fi acuze minore de tip durere ușoară sau presiune la nivelul pelvisului însoțite uneori de o minimă sângerare vaginală);
- pacientele vor fi monitorizate postoperator inițial în departamentul ATI apoi la rezervă;
- externarea pacientelor se realizează fie în aceeași zi, la câteva ore de la intervenție, fie maxim a doua zi postoperator.
Recuperarea după conizație
În general conizația este o intervenție chirurgicală bine tolerată, fără acuze deosebite, cu riscuri mici și cu recuperare rapidă, pe care pacientele o depășesc relativ ușor. Reinserția socioprofesională este rapidă.
- procesul de vindecare poate să varieze de la pacientă la pacientă ;
- în prima lună după intervenție pacientele vor constata în mod variabil scurgeri vaginale modificate care fac parte din procesul natural de vindecare;
- de cele mai multe ori secreția vaginală este ușor sanghinolentă iar alteori pot există chiar episoade cu sângerări vaginale, de regulă reduse cantitativ;
- pe măsură ce sângerările vaginale se reduc și dispar, pacientele constată că secreția vaginală este mai abundență, de culoare alb-gălbuie pentru ca mai apoi să revină progresiv la normal;
- rareori pacientele acuză disconfort local sau dureri pelvine.
Contraindicații după conizație
- repaus sexual în general pentru 6 săptămâni – este principala restricție după conizatie;
- nu se recomandă toaletă intravaginală sau utilizarea tampoanelor interne;
- în prima lună se evită înotul sau mersul la piscină.
Ce complicații pot să apară după conizație?
Conizatia este o intervenție sigură iar riscurile asociate sunt minime.
Hemoragia abundentă – este principala complicație care poate să apară după conizație; ea se poate manifesta atât intraoperator cât și postoperator; din acest motiv pacientele rămân sub supraveghere și postoperator. Mai rar se întâmplă să apară după externare; în mod normal, după conizație există sângerări vaginale inconstanțe și, de regulă, reduse cantitativ și care nu trebuie să alarmeze pacienta decât dacă constată o sângerare vaginală abundență, persistentă, care depășește în mod evident fluxul unei menstre normale;
Infecția locală – anunțată de apariția unei secreții vaginale cu miros evident modificat, durere pelvină, eventual febră; este o complicație neobișnuită, rară;
Stenoza colului uterin – se poate întâmpla mai rar ca după intervenție, colul uterin restant să se închidă parțial sau complet;
Risc de naștere prematură – în general riscul scăzut dar poate deveni semnificativ în cazul intervenției foarte profunde sau în cazul intervențiilor repetate.
Supravegherea pacientelor după conizație
- de regulă pacientele revin la control aproximativ la o lună pentru a evalua procesul de vindecare al colului;
- este de asemenea momentul în care discutăm rezultatul anatomopatologic (rezultatul biopsiei);
- ulterior, după vindecarea completă a colului uterin, pacienta va reveni la control pentru o prima evaluare de etapă (Pap test, HPV, colposcopie);
- și după această prima evaluare, pacientele vor rămâne pentru o perioada de timp sub supraveghere atentă, în funcție și de rezultatul anatomopatologic (cei mai importanți parametri fiind severitatea leziunii și de marginile de rezecție).
Este posibilă sarcina după conizație?
- sunt multe cazuri în practica medicală în care efectuăm conizație la paciente nulipare (care nu au nașteri) sau care își mai doresc sarcini pe viitor;
- în toate aceste cazuri pacientele își exprimă îngrijorarea cu privire la evoluția unei viitoare sarcini;
- din fericire, în marea majoritate a cazurilor, sarcina survine și evoluează în condiții normale, fără particularități;
- rareorii, după conizație, poate să apară uneori stenoza colului uterin sau incompetența cervicoistmică; ambele complicații pot interfera cu evoluția normală a sarcinii;
- stenoza colului uterin poate fi uneori cauza de infertilitate și poate necesita efectuarea unor manevre de dilatație cervicală;
- incompetența cervicoistmică se referă la afectarea funcției de contenție pe care colul uterin o are în mod normal pe parcursul sarcinii ceea ce poate duce la naștere prematură; în aceste cazuri poate fi necesară uneori efecturea unui cerclaj.
Poate fi conizația singurul tratament în cancerul de col uterin incipient?
- Conizatia poate reprezenta singurul tratament în cancerul de col uterin stadiul IA1 – doar la pacientele care își doresc o sarcină sau au contraindicație pentru intervenția chirurgicală cu condiția ca marginile de rezectie sunt negative și nu există invazia spațiului limfovascular;
- La pacientele care nu mai doresc sarcini intervenția recomandată este histerectomia totală extrafascială și nu conizația;
- Conizația însoțită de limfadenectomie pelvină poate fi luată în calcul de asemenea în stadiul IA2 la pacientele care își doresc o sarcină ulterior.


